一般来讲,肿瘤免疫治疗可以分为两类,一种把肿瘤的特征“告诉”免疫细胞,让它们去定位,并造成杀伤,例如CAR-T、TCR-T、TIL、MASCT(DC-CTL)等;
另一种是解除肿瘤对免疫的耐受/屏蔽作用,让免疫细胞重新认识肿瘤细胞,对肿瘤产生攻击,例如PD-1抗体、PD-L1抗体、CTLA-4抗体等,这里我们重点介绍最常用的免疫定位疗法CAR-T与TCR-T.
CAR-T简介
CAR-T疗法就是嵌合抗原受体T细胞免疫疗法。CAR是一种蛋白质受体,可使T细胞识别肿瘤细胞表面的特定蛋白质(抗原),表达CAR的T细胞可识别并结合肿瘤抗原,进而攻击肿瘤细胞。这种表达CAR的T细胞被称为CAR-T。
CAR-T细胞直接与肿瘤细胞表面的特异性抗原相结合而被激活,通过释放穿孔素、颗粒酶素B等直接杀伤肿瘤细胞,从而达到治疗肿瘤的目的。而且还可以形成免疫记忆T细胞,从而获得特异性抗肿瘤长效机制。
TCR-T简介
T淋巴细胞被誉为人体内的“战士”,在人体血液、淋巴和周围组织器官发挥免疫功能,能抵御和消灭肿瘤细胞。TCR-T疗法是向正常外周血淋巴细胞上导入已知的抗原特异性TCR基因进行治疗的一种疗法,普通T细胞中引入新的基因,使得改造过的T细胞能够表达有效识别肿瘤细胞的TCR,从而引导T细胞杀死肿瘤细胞。
CAR-T与TCR-T区别
相同点
1、都是通过基因改造的手段提高T细胞受体对特应性癌症细胞抗原的识别能力和进攻能力,因此都被统称为“T细胞受体重新定向”技术;
2、治疗流程类似,都是对患者自身的T淋巴细胞进行体外改造,然后回输到患者体内。
不同点
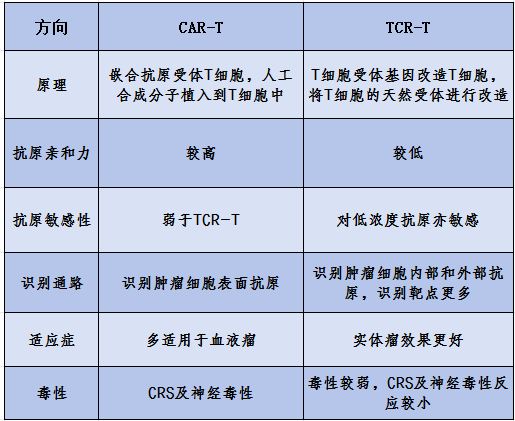
临床应用
CAR-T临床上更多应用于血流瘤,如某些淋巴瘤、白血病等,令人兴奋的是,CAR-T细胞在这些癌症处于晚期时也有良好的治疗效果,甚至能完全治愈癌症患者。
TCR-T细胞可识别细胞膜表面或细胞内来源的肿瘤特异性抗原,TCR-T主要聚焦在实体瘤市场,适应症包含转移性非小细胞肺癌、肝细胞癌、多发性骨髓瘤、软组织肉瘤、宫颈癌、卵巢癌等。

